Tous Pharmaciens La revue n°28 - juillet 2025
DOSSIER
La HAD, une alternative à l’hospitalisation « intra-muros »
17/07/2025
Exercice professionnel - Établissement de santé - Officine

Appelée à se développer avec le vieillissement de la population et la recherche d’alternatives aux soins en hôpital, l’hospitalisation à domicile (HAD) constitue l’un des instruments du virage ambulatoire et domiciliaire souhaité par les pouvoirs publics. En tant que garant de la qualité et de la sécurité du circuit du médicament, le pharmacien y joue un rôle clé.
Des soins hospitaliers « hors les murs »
Expérimentée à partir de 1957 en France par l’AP-HP (Assistance publique – Hôpitaux de Paris), la HAD est légalisée dans le cadre de la réforme hospitalière de 1970. Définie comme « une alternative à l’hospitalisation intra-muros », elle est assurée par des organismes ayant le statut d’établissement de santé, et consiste à délivrer des soins médicaux et paramédicaux lourds au domicile du patient.
Les établissements de HAD ont pour mission de coordonner les interventions des professionnels de santé au chevet des patients et de veiller à la qualité des soins administrés.
Une offre bien encadrée
La loi Hôpital patients santé et territoires (HPST) du 21 juillet 2009 positionne ce secteur comme une modalité d’hospitalisation à part entière et en précise la définition. Un établissement de HAD organise le parcours de soins des patients, en définit le projet thérapeutique et coordonne l’ensemble des prestations des différents acteurs intervenant dans le processus de prise en charge. Les professionnels de santé qui y participent sont salariés et/ou libéraux, parmi lesquels le pharmacien hospitalier ou officinal, qui exerce ses missions relatives aux médicaments et autres produits de santé.
Les établissements de HAD sont de statuts variés, publics ou privés à but commercial ou privés d’intérêt collectif (Espic), rattachés à un établissement de santé ou autonomes. Ceux qui exercent exclusivement dans le champ de la HAD sont des établissements de santé soumis aux mêmes obligations que les établissements de santé avec hébergement, dont la certification par la Haute Autorité de santé (HAS). Destinée aux patients dont la situation est complexe sur les plans clinique et psychosocial, quel que soit leur âge, la HAD peut s’intégrer dans le cadre d’un parcours de soins coordonné. Elle vient ainsi compléter ou se substituer à l’hospitalisation à temps plein en établissement de santé avec hébergement.
Un outil du virage ambulatoire
La HAD constitue un levier stratégique des politiques de santé publique, illustrant ce virage ambulatoire, destiné notamment à alléger l’activité des établissements hospitaliers. Dans le prolongement du plan Ma santé 2022, le Ségur de la santé (mesure 28) prévoyait par exemple « de renforcer les interventions de l’hospitalisation à domicile (HAD) et des professionnels libéraux sur les lieux de vie des personnes âgées ». La HAD ne doit pas être confondue avec les soins de santé à domicile (infirmières libérales, SSIAD [Services de soins infirmiers à domicile], SSIAD renforcés…). Placée sous la responsabilité hospitalière, elle se caractérise par la réalisation au domicile d’actes et de prestations spécifiques par leur technicité, leur fréquence et/ou durée, et la coordination d’équipes pluridisciplinaires médicalisées.
« La DGOS mobilisée »
Marie Daudé
directrice générale de l’offre de soins

« Acteur incontournable de notre système de santé, la HAD est appelée à se renforcer à l’avenir, dans le cadre du virage ambulatoire et domiciliaire. Elle assure aujourd’hui une offre complémentaire des prises en charge hospitalières sur site et ambulatoire, intégrant la dispensation de soins complexes, continus et coordonnés. Elle permet d’agréger des compétences autour d’un projet thérapeutique complet, le tout dans une logique de proximité. Les équipes de la Direction générale de l’offre de soins (DGOS) sont très mobilisées pour soutenir le développement de la HAD, à travers plusieurs chantiers structurants. La réforme de la HAD, la définissant comme une activité de soins à part entière, répartie en quatre mentions, a été une étape déterminante. Et de nouvelles modalités de financement vont, dès cette année, soutenir le développement des mentions spécialisées. Nous devons, par ailleurs, renforcer les liens entre structures de HAD et pharmaciens, afin d’adapter la prise en charge médicamenteuse aux spécificités de la HAD, de sécuriser davantage le circuit du médicament et de faciliter £la possibilité de l’autoadministration par le patient. »
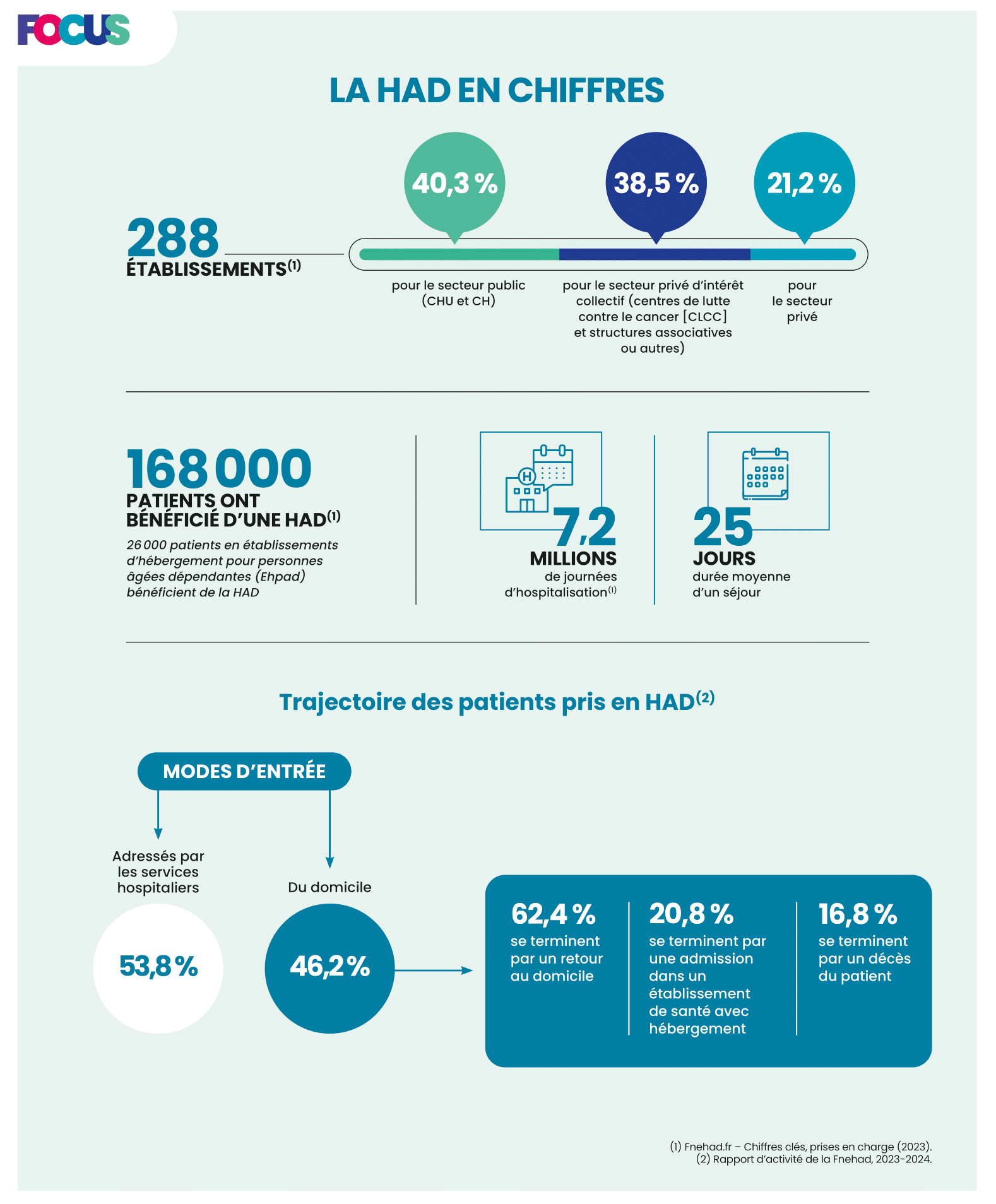
La HAD en chiffres
Un socle, quatre spécialités
La réforme de l’activité de la HAD, officielle depuis le 1er juin 2023, permet de l’établir comme une activité de soins à part entière. Celle-ci est désormais répartie en quatre mentions. À une mention socle, commune à tous les établissements, s’ajoutent trois mentions spécialisées : réadaptation, ante et post-partum, enfants de moins de trois ans. En cours de déploiement, cette nouvelle organisation vise à offrir, aux populations, des soins gradués dans les territoires, en complément des soins hospitaliers. Soumise à autorisation de l’ARS (Agence régionale de santé), l’implantation d’une structure de HAD doit également répondre à des exigences de découpage territorial, visant à favoriser un maillage géographique pertinent (décret n° 2021-1954 du 31 décembre 2021).
L’organisation du circuit du médicament, un prérequis à la mention socle
Il y a plusieurs mentions en HAD et la mention socle est celle de référence pour toutes les autorisations de HAD ; c’est l’autorisation dite en mention « socle » qui organise le circuit du médicament (article R. 6123-142 du code de la santé publique [CSP]). Plusieurs points sont à souligner dans cet article du CSP.
L’autorisation d’hospitalisation à domicile comportant la mention « socle » ne peut être accordée que si le titulaire :
- dispose d’une pharmacie à usage intérieur (PUI) autorisée ;
- ou a conclu, en application du I de l’article L. 5126-10, une convention avec un pharmacien assurant la gérance d’une PUI ou avec un pharmacien titulaire d’une officine.
La fourniture des médicaments réservés à l’usage hospitalier se fait dans les conditions prévues par l’article R. 5126-110.
À noter : comme tout établissement de santé, les HAD, quel que soit le circuit envisagé (PUI ou officine), sont régies par les dispositions de l’arrêté du 6 avril 2011, relatif au management de la qualité de la prise en charge médicamenteuse.
« Systématiser le réflexe HAD »
Stéphane Pardoux
directeur général de l’Anap

« La HAD est au cœur de nos axes d’action à l’Agence nationale d’appui à la performance des établissements de santé et médicosociaux (Anap). Nous sommes persuadés qu’elle constitue une voie d’avenir pour le système de santé. C’est un élément d’efficience : une journée de HAD coûte nettement moins cher qu’une journée d’hospitalisation, mais c'est aussi une réponse aux attentes des usagers d’être pris en charge à domicile. Pionnière dans le domaine, la France reste un pays leader dans la HAD, avec l’une des couvertures territoriales les plus denses au monde. Et l’activité a crû de 30 % en six ans. Cependant, la comparaison internationale, que nous avons réalisée récemment avec la Fnehad, montre qu’il faut s’inspirer d’initiatives à l’étranger, notamment dans l’usage des outils numériques et de l’IA. Des exemples remarquables sont à étudier, comme des actions de HAD portant sur des greffes de moelle osseuse en Espagne. Autre point d’attention, les structures sont très médicalisées, mais ne s’appuient pas suffisamment sur la technique.
Et certaines ne font pas le plein. Il faut donc systématiser le réflexe HAD dans les établissements hospitaliers. D’ici à deux ans, l’Anap aura accompagné l’ensemble des structures, afin qu’elles puissent augmenter leur taux d’activité.
Enfin, il faut travailler avec les pharmaciens pour améliorer la qualité et la sécurité du circuit du médicament. »
Médicaments et responsabilité pharmaceutique
Des règles strictes pour un circuit sécurisé du médicament
En HAD, le circuit du médicament se caractérise par la multiplicité et la diversité des intervenants et par la possibilité de plusieurs processus organisationnels. Il revient aux établissements de HAD d’être à l’initiative et de mettre en œuvre une politique coordonnée du circuit du médicament, afin de garantir la sécurité de la prise en charge thérapeutique de la personne hospitalisée. Ce circuit varie en fonction des spécificités de la HAD, du périmètre de responsabilité pharmaceutique (PUI ou non, participation du réseau officinal…), mais également de la nature des soins dispensés (soins palliatifs, soins en oncologie, gestion ante et post-chirurgie, soins pédiatriques…). Le médecin coordonnateur de la HAD a pour mission de veiller à la bonne transmission des informations médicales et à l’accomplissement des soins. Il participe aussi à leur évaluation et à la coordination avec le médecin traitant et le médecin hospitalier.
Les étapes clés du circuit du médicament
Plusieurs étapes caractérisent le circuit du médicament en HAD.
- Prescription : elle est réalisée par le médecin traitant et/ou le médecin hospitalier, puis poursuivie par le médecin traitant au domicile du patient. La prescription des médicaments réservés aux hôpitaux reste du domaine exclusif d’un médecin hospitalier ou du médecin coordonnateur.
- Dispensation : elle est réalisée par un pharmacien hospitalier de la PUI de l’établissement, si elle existe, et/ou par un pharmacien d’officine, et complétée par le pharmacien hospitalier (pour les médicaments réservés aux hôpitaux). L’analyse pharmaceutique de la prescription doit être assurée dans tous les cas.
- Acheminement : c’est le personnel de la HAD qui s’en charge, sous la responsabilité du gérant de PUI ou du titulaire d’officine en cas de convention signée pouvant préciser le type d'acheminement et de conservation des produits de santé souhaités, soit directement, soit par le biais d’un transporteur agréé, tenu de respecter des règles précises en matière d’hygiène.
- Stockage à domicile : il doit répondre à certaines règles conformes aux bonnes pratiques de conservation, nécessitant d’informer avec précision le patient et son entourage. Certaines catégories de médicaments, comme les stupéfiants, obéissent à des règles de sécurité renforcée (stockage isolé, dans un coffre sécurisé, avec contrôle de la délivrance par un IDE [Infirmier diplômé d’État.]).
- Administration : elle est assurée par les infirmiers, libéraux ou salariés, conjointement avec le patient et son entourage. Chaque administration doit être enregistrée. En l’absence d’IDE, le patient et/ou son entourage peut assurer la prise médicamenteuse. Il revient à l’IDE de vérifier la prise et d’assurer la traçabilité de celle-ci au moment de son passage.
Des spécificités selon les structures
Les processus organisationnels varient selon que l’établissement de HAD est, ou non, autorisé à disposer d’une PUI.
Cas d’une HAD avec une PUI. L’établissement est tenu de réaliser l’ensemble des missions attribuées à une PUI, dont la pharmacie clinique, comme le précise l’article L. 5126-1 du CSP. Pour la gestion du circuit du médicament, deux possibilités existent. Soit la PUI s’en charge exclusivement, soit elle la confie, par le biais du pharmacien gérant de la PUI, à un ou plusieurs pharmaciens d’officine, pour tout ou partie des médicaments et produits de santé destinés au patient (article R. 5126-26 du CSP). Dans ce cas, il doit signer avec eux une convention prévue par la circulaire DGOS/PF2 n° 2011/290 du 15 juillet 2011. Celle-ci précise les obligations incombant au pharmacien titulaire d’officine, au pharmacien gérant de la PUI et à l’établissement de HAD, en vue de garantir la qualité et la sécurité de la dispensation pharmaceutique. Le pharmacien gérant de la PUI, après avis du médecin coordonnateur de la HAD, s’engage à retenir la pharmacie d’officine dont le nom lui aura été proposé par le patient concerné par la convention. Une fiche, établie pour chaque patient, précise des données qui lui sont relatives, à son hospitalisation, et les professionnels impliqués dans la mise en œuvre de la convention. Cette fiche doit être signée par l’établissement de HAD, le pharmacien gérant de la PUI et le pharmacien titulaire de l’officine, et annexée à la convention.
Cas d’une HAD ne disposant pas d’une PUI. Si l’établissement est membre d’un groupement hospitalier de territoire (GHT) ou d’un groupement de coopération sanitaire (GCS), il est autorisé à utiliser les services de l’une des PUI de la structure. Si ce n’est pas le cas, l’établissement de HAD doit signer une convention avec un pharmacien gérant d’une PUI d’un établissement de santé ou un pharmacien d’officine. Une fois conclue, celle-ci est transmise pour information à l’ARS territorialement compétente (article R. 5126-107 du CSP). Le patient garde le choix du pharmacien qui va gérer les produits de santé de son HAD. Il n’existe pas de modèle type de convention entre un établissement de HAD et la PUI d’un autre établissement. Il est toutefois important de préciser, dans cette convention, les missions et activités réalisées par le pharmacien de la PUI et ses domaines de responsabilité. Celle-ci peut se limiter à la détention et dispensation des produits de santé. Elle ne permet pas d’avoir systématiquement l’intégralité du service fourni par une PUI dûment autorisée.
Un modèle type pour les conventions avec les officines. En ce qui concerne la pharmacie d’officine, une convention type est proposée dans un accord-cadre signé entre la Fnehad et les fédérations de syndicats de pharmaciens d’officine. L’intervention du pharmacien y est précisée. Il assure notamment l’acte de dispensation en conformité avec l’article R. 4235-48 du CSP : analyse pharmaceutique des prescriptions, délivrance des médicaments, préparation éventuelle des doses à administrer, conseils destinés aux patients. Le pharmacien peut également intervenir dans toutes les actions limitant la iatrogénie médicamenteuse et développer des activités de pharmacie clinique. Certains produits de la réserve hospitalière ne peuvent pas être gérés par les officines. C’est donc la PUI de l’établissement de HAD ou, à défaut, la PUI d’un autre établissement ayant signé la convention avec l’établissement de HAD qui en a la responsabilité.
Inscriptions et responsabilité pharmaceutique
Les actes pharmaceutiques ne peuvent être effectués que par un pharmacien gérant ou son adjoint (inscrits en section H [représentant les pharmaciens des établissements de santé ou médicosociaux et des services d’incendie et de secours] ou E [représentant les pharmaciens des départements et collectivités d’outre-mer]) en présence d’une PUI, ou par un pharmacien titulaire d’officine ou son adjoint (inscrits en section A [représentant les pharmaciens titulaires d’officine] ou D [représentant les pharmaciens adjoints d’officine et autres exercices]), en présence d’une convention avec une officine.
En cas de HAD avec une PUI. Le pharmacien gérant de la PUI est responsable de l’activité pharmaceutique. Il doit être inscrit en section H et E.
En cas de HAD avec une PUI et de conventions avec les officines. Le pharmacien gérant et le pharmacien titulaire de l’officine sont responsables pour chacun de l’activité qui leur échoit. La convention signée entre l’établissement de HAD disposant d’une PUI et le pharmacien d’officine définit les responsabilités. Le pharmacien gérant de la PUI doit être inscrit en section H, le titulaire d'officine en section A, les pharmaciens adjoints en section D et en E.
En l’absence de PUI, si convention avec un pharmacien gérant de PUI. Le pharmacien gérant de la PUI ayant passé convention avec la HAD est responsable des médicaments et de tous les actes pharmaceutiques associés (la structure de HAD ne pouvant ni commander, ni stocker, ni dispenser…). Il doit être inscrit en section H.
En l’absence de PUI, si conventions avec des pharmaciens d’officine. Le pharmacien titulaire d’officine ayant conclu une convention avec la HAD est responsable des médicaments et de tous les actes pharmaceutiques associés. Il doit être inscrit en section A, en section D s'il est pharmacien mutualiste ou gérant après décès ou en section E.
Autres cas. Dans certaines situations, des titulaires du diplôme de docteur en pharmacie sont présents dans les établissements de HAD, sans être pharmaciens de PUI ni pharmaciens d’officine titulaires ou adjoints. Leurs statuts n’étant pas reconnus par le CSP, les pharmaciens conseils et pharmaciens référents ne sont pas autorisés à exercer des activités pharmaceutiques (gestion, détention, dispensation, activités de pharmacie clinique…) dans ces établissements de HAD, puisqu’ils ne sont pas rattachés à une structure pharmaceutique (PUI ou officine). Ils ne peuvent pas être inscrits à l’Ordre pour cet exercice qui n’est pas pharmaceutique et ainsi se prévaloir du titre de pharmacien. Leur inscription dans une autre structure d’exercice ne leur permet pas de faire des actes pharmaceutiques dans ces établissements, pratiques susceptibles de caractériser un exercice illégal de la pharmacie.
D’autres enjeux. Des travaux sont en cours pour répondre à de nouveaux enjeux, comme le financement des mentions spécialisées de HAD, le renforcement de la sécurité du circuit du médicament et le développement de pratiques innovantes, comme l’autoadministration des traitements au domicile.
Coopération et décloisonnement des pratiques
La coordination, un levier pour la qualité des soins
La capacité des professionnels de HAD à travailler de façon coopérative est essentielle pour assurer a capacité des professionnels de HAD à travailler de façon coopérative est essentielle pour assurer aux patients qualité et sécurité des soins. Les prises en charge au domicile des patients nécessitent l’intervention d’un large panel d’acteurs de santé et médicosociaux. Médecins coordonnateurs, pharmaciens, infirmiers, kinésithérapeutes, aides-soignants, psychologues, assistants sociaux… Les professionnels mobilisés doivent intervenir successivement au chevet du patient, et partager en continu les informations sur son état de santé. Du fait de leur complexité, de leur durée et de la fréquence des actes, les soins délivrés se distinguent de ceux assurés par les prestataires de soins à domicile. Le suivi du patient exige également de s’organiser afin d’avoir la capacité à intervenir à tout moment, si son état de santé le réclame. Il faut donc mettre en œuvre des services d’astreinte, 24 heures sur 24 et 7 jours sur 7.
Acteur essentiel de cette prise en charge pluridisciplinaire, le pharmacien est au cœur des activités de HAD. Son rôle est de sécuriser la dispensation, garantir le bon usage et anticiper les besoins thérapeutiques à domicile.
Il doit être, par exemple, en contact étroit avec les professionnels se rendant au domicile (IDE, kinésithérapeutes…), informé de l’approvisionnement au domicile des médicaments nécessaires au patient. Enfin, la coopération du pharmacien avec l’ensemble des parties prenantes conditionne aussi la sécurité du circuit du médicament, surtout dans des situations complexes à domicile.
Bien communiquer pour mieux interagir
Parmi les « briques » organisationnelles indispensables pour tout projet de HAD, les systèmes d’information (SI) ont l'obligation de répondre à de multiples enjeux. Fiables, sécurisés, interopérables, ils doivent permettre les échanges d’informations en temps réel, y compris en situation de mobilité des professionnels. Les données sont structurées selon une terminologie commune, partagées par l’intermédiaire de messageries sécurisées, destinées à garantir la meilleure prise en charge du patient. Le SI de la HAD doit, par exemple, assurer la bonne information sur les différentes étapes du circuit du médicament et notamment attester que la délivrance, mais aussi l'administration au patient a bien eu lieu.
La HAD, un modèle pour l’avenir
Des besoins croissants avec le vieillissement
En France, selon un scénario médian de l’Insee, la part des personnes âgées de 65 ans et plus devrait représenter 29 % de la population en 2070, contre 21 % aujourd’hui. Le pays compterait alors près de 20 millions de personnes âgées de 65 ans et plus, contre 14 millions actuellement. Un vieillissement progressif qui va impacter fortement le modèle social de la France, sur des questions clés comme la demande de soins ou la dépendance. Face à cette évolution inexorable, le système de santé devra s’adapter, en particulier dans le domaine des soins hospitaliers. Et la HAD, qui est d’ailleurs aussi proposée aux résidents des Ehpad, est appelée à se développer, à la fois pour alléger la pression sur les établissements, mais également pour répondre aux attentes du public.
Le numérique, vecteur d’efficience
Les technologies numériques et l’intelligence artificielle (IA) constituent un levier essentiel pour améliorer les prestations de HAD. Les outils de télésurveillance, les objets connectés et les applis de soutien aux patients permettent de renforcer le suivi à distance, de mieux coordonner les interventions au domicile et de sécuriser le circuit du médicament. Le Dossier Pharmaceutique (DP) y contribue aussi, en favorisant le partage d’informations entre pharmaciens.
Un laboratoire d’évolution pour le système de santé
La HAD préfigure les organisations de santé de demain, davantage tournées vers le domicile, la transversalité des compétences. Ce modèle de coopération peut inspirer d’autres formes de prise en charge, notamment dans les dispositifs territoriaux et la structuration des soins non programmés.
Témoignages
Bertrand Carbonnié
pharmacien gérant de la PUI d’une Fondation avec une HAD

« Pharmacien hospitalier, je suis gérant de la pharmacie à usage intérieur (PUI) d’une Fondation avec une HAD proposant 500 places. Cette structure s’organise autour de dispositifs d’accueil, d’accompagnement, de soutien, de soin ou de prise en charge médicale ou médicosociale dans toute l’Île-de-France. Cette offre de soins diversifiée (soins palliatifs, post-chirurgie, oncopédiatrie…) constitue une véritable alternative à l’hospitalisation traditionnelle, bénéfique pour les patients et pour le système de santé, puisqu’elle participe au désengorgement des établissements hospitaliers. Ouverte en janvier, la PUI doit relever de nombreux défis, pour répondre aux exigences des différents types de soins, ainsi qu’à la large couverture géographique de nos interventions. Le rôle du pharmacien hospitalier est central dans cette organisation : il doit répondre aux exigences réglementaires, assurer la qualité du circuit du médicament, tout en faisant face à des défis spécifiques au domicile, comme la logistique ou encore le lien direct avec le patient dans le cadre des soins pharmaceutiques. Nous sommes très engagés dans la pharmacie clinique, avec l’ambition de favoriser la conciliation médicamenteuse, l’analyse pharmaceutique de la juste prescription et le bon usage du médicament. Notre modèle d’organisation, qui se distingue notamment par la mise à disposition d’un bâtiment dédié à la PUI et par un circuit du médicament de haut niveau, est considéré comme particulièrement innovant. »
Agathe Viard
pharmacien hospitalier à Saint-Étienne

« Je gère à Saint-Étienne la PUI d’un établissement de HAD appartenant à un groupe, spécialisé dans le soin à domicile, possédant trois établissements de HAD en Occitanie et deux en région Auvergne-Rhône Alpes. Nous prenons en charge plus de 300 patients, avec une spécialisation en soins palliatifs, oncologie et cicatrisation des plaies. Le travail du pharmacien en HAD est très exigeant. Il faut être particulièrement vigilant sur la bonne délivrance au bon patient, ce qui nécessite d’être en coordination étroite avec les autres professionnels de santé. Nous devons notamment gérer des médicaments à risque, comme les chimiothérapies orales ou les antibiotiques de dernier recours. Notre organisation est très structurée, avec une réunion de régulation qui se tient tous les matins et le recours à la méthodologie des “patients traceurs” afin d’évaluer, deux à trois fois par an, la qualité et la sécurité de nos process. Cette méthode consiste à analyser, avec le patient et les professionnels de santé qui le suivent, la qualité de sa prise en charge. La méthode du patient traceur est définie par la HAS. »
Philippe Lambert
pharmacien à Cholet

« Pharmacien d’officine à Cholet, je siège au conseil d’administration d’un établissement de HAD associatif (HAD Mauges-Bocage Choletais), couvrant un territoire allant du nord de la Vendée jusqu’à la Loire, soit un tiers du département du Maine-et-Loire. À la différence des HAD à but lucratif, ce type de structure travaille par le biais de conventions avec les officinaux. Avec 55 à 60 patients en traitement en moyenne, c’est, pour nous, l’opportunité de rester en contact avec eux et de mener notre mission d’accompagnement jusqu’à leur domicile. L’approvisionnement en médicaments et en matériel se fait encore trop souvent dans l’urgence : c’est un point clé à améliorer. Il faut travailler ensemble pour mieux anticiper, avec l’hôpital, l’entrée des patients dans la démarche de HAD. »
Brigitte Berthelot-Leblanc
présidente du Conseil central de la section E

« L’offre de HAD est importante en outre-mer. Et elle est appelée à se développer fortement, en raison du vieillissement marqué de la population, mais également pour des raisons économiques dans le champ des soins hospitaliers. Par exemple, en 2050, la Martinique aura la population la plus âgée de tous les départements français. Le maintien au domicile est aussi une attente culturelle forte des populations résidant en outre-mer. Pour nous, pharmaciens, il va falloir être particulièrement attentifs à ce que notre rôle soit reconnu et valorisé. La tendance est, en effet, au développement de structures uniquement réservées à la HAD, avec le risque de ne pas nous associer suffisamment. Or, nous occupons une place centrale pour garantir la fiabilité du circuit du médicament. »
Vos questions, nos réponses
Le pharmacien intervient-il dans la sécurisation du transport et du stockage des médicaments au domicile du patient en HAD ?
Tous les professionnels impliqués dans la HAD sont tenus de veiller à la sécurisation du transport et du stockage du médicament, en premier lieu le pharmacien. Il faut, par exemple, respecter le maintien et le suivi des températures pour les produits thermosensibles, garantir la sécurité par tout système de fermeture approprié et assurer un transport rapide pour les besoins urgents et les produits à faible stabilité. Une attention particulière doit être portée aux conditions de détention et de stockage afin d’éviter tout risque de confusion. Les médicaments à risque, comme les stupéfiants, doivent bénéficier d’un stockage sécurisé. Enfin, la sécurisation du transport et du stockage au domicile du patient doit faire l’objet d’une procédure inscrite dans la convention.
Quelle est la procédure de destruction des stupéfiants altérés ou périmés dans les établissements de HAD ?
Si l’établissement de HAD est engagé par une convention avec une PUI, celle-ci doit prévoir que les stupéfiants périmés font l’objet d’une destruction selon la procédure prévue à l’article 7 de l’arrêté du 12 mars 2013. S’il a signé une convention avec une officine, elle doit également identifier la procédure de destruction des stupéfiants périmés.
Que faire des médicaments qui ne sont plus utilisés à l’arrêt du traitement ?
Le pharmacien d’officine récupère les médicaments non utilisés (MNU) soit directement, soit par l’intermédiaire de l’entourage, et applique les mêmes dispositions que pour les autres MNU.
Un laboratoire pharmaceutique, un distributeur en gros, dont un grossiste-répartiteur, peuvent-ils livrer des médicaments à un établissement de HAD sans PUI ?
Dans le cas de la HAD, tous les fournisseurs sont tenus de livrer les médicaments dans une structure pharmaceutique autorisée (PUI ou officine, pharmacies mutualistes ou de sociétés de secours minières) dans laquelle exerce un pharmacien gérant ou titulaire d’officine inscrit à l’Ordre.
Ils ne doivent donc pas livrer directement des médicaments dans un établissement de HAD sans PUI.
Pharmacien adjoint dans une officine à temps partiel, donc inscrit en section D, puis-je travailler dans un établissement de HAD pendant le temps qu’il me reste ?
Oui et non. Dans ce cas, l’inscription en section D ne couvre que l’activité en tant qu’adjoint dans l’officine. Elle ne couvre pas l’activité dans l’établissement de HAD, qui ne peut donc pas être pharmaceutique, sauf si l’officine a signé une convention avec l’établissement de HAD.
Prestataires de santé à domicile (PSAD) : des progrès attendus
Patrick Rambourg
président du conseil central de la section H de l'Ordre des pharmaciens jusqu'en juin 2025.

« Souvent impliqués dans l’équipement du domicile, les prestataires de santé à domicile (PSAD) jouent un rôle central dans la réussite des prises en charge en HAD. Leur intervention garantit la mise à disposition rapide de dispositifs médicaux et de consommables indispensables à la continuité des soins. Ce maillon logistique est essentiel pour permettre aux équipes soignantes d’agir dans de bonnes conditions et pour assurer le confort des patients et de leurs proches. Cependant, il serait souhaitable d’améliorer la gestion des flux de matériel, par exemple à la suite du décès d’un patient, afin d’optimiser la gestion des déchets liés aux soins. »
Mot d'Ordre
Carine Wolf-Thal,
présidente du Conseil national de l’Ordre des pharmaciens

« Face au défi du virage ambulatoire et domiciliaire appelé à s’imposer avec le vieillissement de la population, les pharmaciens sont pleinement engagés dans le développement de la HAD. Qualité, sécurité, disponibilité sont les maîtres mots de leurs actions au service de prestations rigoureusement équivalentes à celles des établissements. L’Ordre est à leurs côtés pour les accompagner, qu’ils soient pharmaciens hospitaliers ou pharmaciens d’officine. »